Investigadores usan bioimpresión 3D para crear tejido ocular y estudiar enfermedades de la vista
Investigadores del Instituto Nacional del Ojo (NIH), parte de los Institutos Nacionales de la Salud en Estados Unidos, utilizaron bioimpresión 3D para crear tejido ocular, una técnica que proporciona un modelo para estudiar la génesis de la degeneración macular asociada a la edad (DMAE) y otras enfermedades oculares.
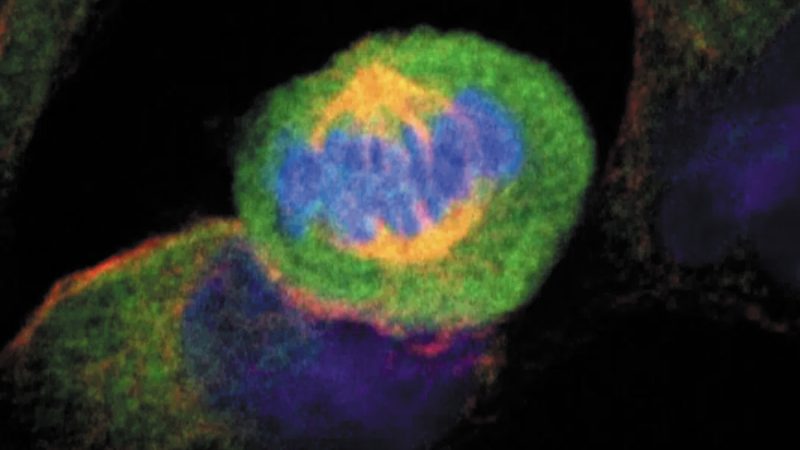
Los científicos utilizaron células madre de pacientes y bioimpresión 3D para producir tejido ocular que avanzará en la comprensión de los mecanismos de las enfermedades que causan ceguera. El equipo imprimió una combinación de células que forman la barrera externa de sangre y retina, tejido ocular que soporta los fotorreceptores sensibles a la luz de la retina.
La técnica proporciona un suministro teóricamente ilimitado de tejido derivado del paciente para estudiar enfermedades degenerativas de la retina, como la degeneración macular relacionada con la edad (DMAE).
«Sabemos que la DMAE comienza en la barrera externa de la sangre y la retina. Sin embargo, los mecanismos de iniciación y progresión de DMAE a etapas avanzadas secas y húmedas siguen sin entenderse bien debido a la falta de modelos humanos fisiológicamente relevantes», explica Kapil Bharti, quien dirige la Sección del NEI sobre Investigación Traslacional Ocular y de Células Madre.
La barrera hematorretiniana externa consiste en el epitelio pigmentario de la retina (EPR), separado por la membrana de Bruch de la coriocapilar rica en vasos sanguíneos. La membrana de Bruch regula el intercambio de nutrientes y desechos entre los coriocapilares y el RPE. En la DMAE, los depósitos de lipoproteínas llamados drusas se forman fuera de la membrana de Bruch, impidiendo su función. Con el tiempo, el RPE se descompone y provoca la degeneración de los fotorreceptores y la pérdida de la visión.
Bharti y sus colegas combinaron tres tipos de células coroideas inmaduras en un hidrogel: pericitos y células endoteliales, que son componentes clave de los capilares; y fibroblastos, que dan estructura a los tejidos. Luego, los científicos imprimieron el gel en un andamio biodegradable. En cuestión de días, las células comenzaron a madurar en una densa red capilar.
En el noveno día, los científicos sembraron células epiteliales de pigmento retiniano en la otra cara del andamio. El tejido impreso alcanzó la madurez completa el día 42. Los análisis de tejido y las pruebas genéticas y funcionales mostraron que el tejido impreso se veía y se comportaba de manera similar a la barrera hematorretiniana externa nativa. Bajo estrés inducido, el tejido impreso exhibió patrones de DMAE temprana, como depósitos de drusas debajo del RPE y progresión a DMAE en etapa seca tardía, donde se observó degradación del tejido.
Apariencia similar a la DMAE húmeda inducida por bajo nivel de oxígeno, con hiperproliferación de vasos coroideos que migraron a la zona sub-RPE. Los fármacos anti-VEGF, utilizados para tratar la DMAE, suprimieron el crecimiento y la migración excesivos de este vaso y restauraron la morfología del tejido.
«Al imprimir células, estamos facilitando el intercambio de señales celulares que son necesarias para la anatomía normal de la barrera hematorretiniana externa. Por ejemplo, la presencia de células RPE induce cambios en la expresión génica en los fibroblastos que contribuyen a la formación de La membrana de Bruch, algo que se sugirió hace muchos años pero que no se probó hasta nuestro modelo», señala Bharti.
Entre los desafíos técnicos que abordó el equipo de Bharti estaban generar un andamio biodegradable adecuado y lograr un patrón de impresión consistente mediante el desarrollo de un hidrogel sensible a la temperatura que lograba filas distintas cuando estaba frío pero que se disolvía cuando el gel se calentaba. La buena consistencia de las filas permitió un sistema más preciso de cuantificación de estructuras tisulares. También optimizaron la proporción de mezcla celular de pericitos, células endoteliales y fibroblastos.
«Nuestros esfuerzos de colaboración han resultado en modelos de tejido retinal muy relevantes de enfermedades oculares degenerativas. Dichos modelos de tejido tienen muchos usos potenciales en aplicaciones traslacionales, incluido el desarrollo terapéutico», señala el coautor Marc Ferrer, director del Laboratorio de Bioimpresión de Tejidos 3D en el Centro Nacional para el Avance de las Ciencias Traslacionales de los NIH.
Bharti y sus colaboradores están utilizando modelos impresos de la barrera hematorretiniana para estudiar la DMAE y están experimentando con la adición de tipos de células adicionales al proceso de impresión, como células inmunitarias, para recapitular mejor el tejido nativo.
Fuente: infosalus.com