Crean nueva terapia contra la diabetes a base de células pancreáticas humanas reprogramadas
Según un artículo que fue publicado el 13 de febrero de 2019 en «Nature», investigadores de la Universidad de Ginebra (Suiza) han reprogramado las células adultas pancreáticas alfa y gamma humanas para producir insulina; algo que solo hacen, normalmente, las células beta pancreáticas, demostrando que, al contrario de lo que aseguran los textos clásicos de biología, se pueden reprogramar.
Además, estas células modificadas fueron capaces de aliviar los síntomas de la diabetes cuando se trasplantan a ratones diabéticos, lo que abre una nueva vía de tratamiento para esta epidemia del siglo XXI.
Los interruptores de la identidad celular, en los cuales las células diferenciadas en el final se convierten en diferentes tipos de células cuando están estresadas, representan una estrategia regenerativa generalizada en los animales, aunque están poco documentados en los mamíferos.
Al inducir a estas células pancreáticas humanas, que no producen insulina, a modificar su función para que sí lo hagan, los investigadores, dirigidos por el español Pedro Herrera, muestran por primera vez que la capacidad de adaptación de nuestras células es mucho mayor de lo que se pensaba.
Además, creen los investigadores, esta plasticidad no sería exclusiva de las células pancreáticas humanas. Estamos, señalan, ante una revolución para la biología celular.
El páncreas humano alberga diferentes tipos de células endocrinas (α, β, δ, ε y & Upsih;) que producen distintas hormonas responsables de regular los niveles de azúcar en la sangre. Dichas células se agrupan en pequeños grupos, llamados islotes pancreáticos o islotes de Langerhans. La diabetes se produce cuando, en ausencia de células β funcionales, no hay un control de los niveles de azúcar en la sangre.
En equipo de Herrera ya había demostrado, en ratones, que el páncreas tiene la capacidad de regenerar nuevas células de insulina a través de un mecanismo espontáneo que cambiaba la identidad de otras células pancreáticas.
El aumento de la expresión de dos factores de transcripción clave permitió a las células producir insulina, la que supone la primera evidencia directa de la plasticidad de células pancreáticas no beta humanas.
En ratones, algunas células α pancreáticas productoras de glucagón y células productoras de somatostatina se convierten en células que expresan insulina después de la ablación de las células β secretoras de insulina, lo que promueve la recuperación de la diabetes. Se desconoce si los islotes humanos también muestran esta plasticidad, especialmente en condiciones diabéticas.
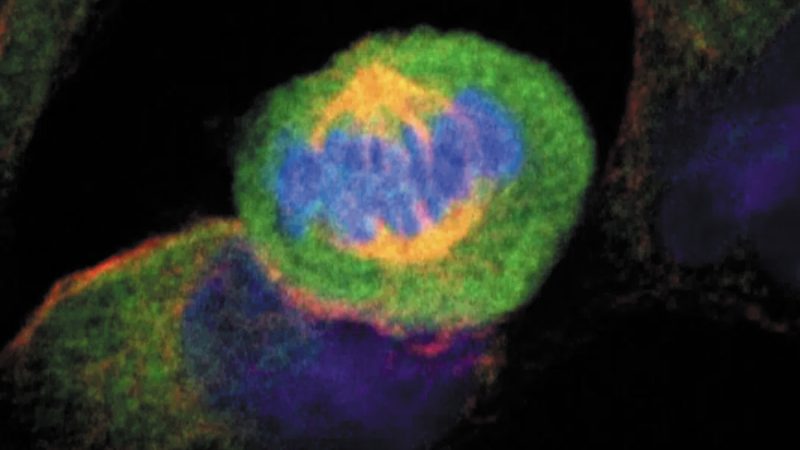
Aquí mostramos que las células no β de los islotes, es decir, las células α y las células γ productoras de polipéptidos pancreáticos (PPY), obtenidas de donantes humanos no diabéticos o diabéticos fallecidos, se pueden rastrear y reprogramar mediante los factores de transcripción PDX1 y MAFA para producir y segregar insulina en respuesta a la glucosa.
PDX1 y MAFA son necesarios para el desarrollo, la maduración y la función de las células β. Los autores de este trabajo y otros han demostrado previamente que la sobreexpresión de estos factores de transcripción convierte las células α embrionarias o adultas de ratones diabéticos en productores de insulina. En el presente trabajo se mostró que las células α y γ humanas pueden convertirse en secretores de insulina dependientes de la glucosa.
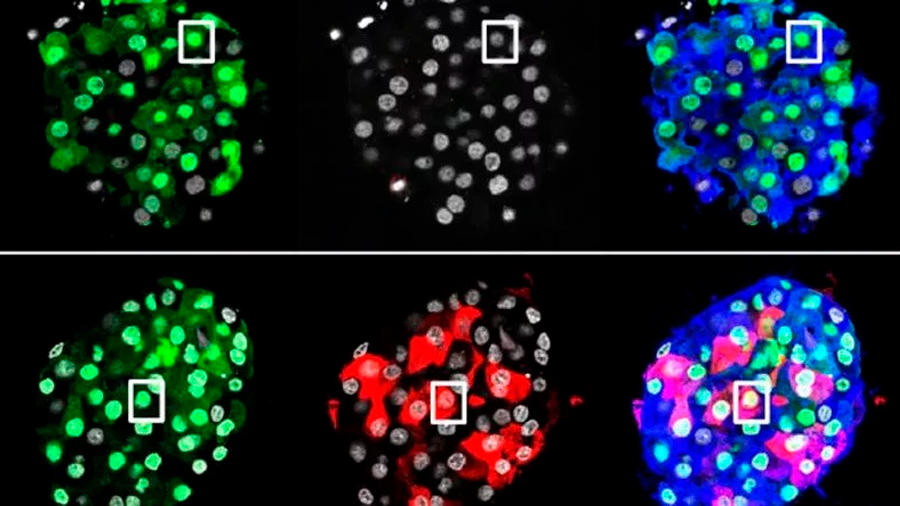
Para investigar si las células humanas tienen esta capacidad de adaptación, los científicos emplearon islotes de Langerhans de donantes diabéticos y no diabéticos. En primer lugar, clasificaron los diferentes tipos de células para estudiar dos de ellos en particular: células α (productoras de glucagón) y Upsih (células de polipéptido pancreático). «Dividimos las células en dos grupos: uno donde introdujimos únicamente un marcador de células fluorescentes y otro donde, además, agregamos genes que producen factores de transcripción de insulina específicos para las células β», explica Herrera.
El objetivo era determinar si las células alfa y gamma pancreáticas de estos donantes -diabéticos y no diabéticos- podrían reprogramarse para producir insulina en respuesta a la glucosa.
Así vieron que el aumento de la expresión de dos factores de transcripción clave (Pdx1 y MafA) permitió a las células producir insulina, la que supone la primera evidencia directa de la plasticidad de células pancreáticas no beta humanas maduras.
¡Los ratones se recuperaron!
Como segunda fase de su investigación, probaron si estas células alfa humanas productoras de insulina podrían aliviar los signos clínicos de la diabetes tipo 1 en ratones que carecen de células beta secretoras de insulina. Y, cuando trasplantaron células alfa productoras de insulina de múltiples donantes, la tolerancia a la glucosa, la secreción y los niveles en sangre se normalizaron en los ratones. Las células continuaron secretando insulina hasta seis meses después del trasplante.
En particular, las células α productoras de insulina mantienen la expresión de marcadores de células α, como se ve por la caracterización transcriptómica y proteómica profunda.
Las células humanas demostraron ser muy efectivas. «¡Los ratones se recuperaron! -subraya Herrera-. Y como se esperaba, cuando se retiraron estos trasplantes de células humanas, los ratones se volvieron diabéticos nuevamente. Obtuvimos los mismos resultados con células de donantes tanto diabéticos como no diabéticos, lo que demuestra que esta plasticidad no está dañada por la enfermedad. Además, funciona a largo plazo: seis meses después del trasplante, los pseudo-islotes modificados continuaron secretando insulina humana en respuesta a la glucosa alta».
Estas observaciones proporcionan evidencia conceptual y un marco molecular para una comprensión mecánica de la plasticidad celular in situ como un tratamiento para la diabetes y otras enfermedades degenerativas.
Fuente: medicinapreventiva.info