F. Alejandro Sánchez Flores
Miembro de la Academia de Ciencias de Morelos
En la entrega anterior, se realizó una breve narrativa del origen del virus SARS-CoV-2 y los inicios de la pandemia, la panorámica general de la epidemia en México y cómo las pruebas diagnósticas de manera masiva y el confinamiento han servido para controlar la pandemia en otros lugares del mundo. Desgraciadamente, en nuestro país no se ha logrado tener un control eficaz de la COVID-19 y esto lo podemos seguir viendo reflejado en cifras alarmantes. El 28 de noviembre se reportaron 22,809 y 1,217 muertes en el país, con lo que se tiene un repunte similar al del 5 de octubre donde se reportaron mas de 28 mil casos. Si bien la cifra del 28 de noviembre es la acumulación de los casos de dos días, es claro que la tendencia sigue al alza y no es posible decir que estamos cerca de controlar la epidemia en México. El mayor riesgo que existe actualmente, es el del colapso de los servicios de salud, por lo cual no se pueden relajar las medidas de prevención.
Hay que recordar, que al no existir tratamientos para eliminar el virus del SARS-CoV-2, dependemos de nuestro sistema inmunológico para combatir una enfermedad cuyo agente patógeno le es desconocido. Por lo tanto, las vacunas que se están desarrollando y probando actualmente, son la mejor opción que tenemos para el control de la epidemia, ya que entrenarán a nuestro sistema inmune para la prevención de la COVID-19 y posiblemente, nos permitan a largo plazo el control y erradicación de este patógeno. En esta entrega abordaré la situación actual de las vacunas, su funcionamiento y los resultados de efectividad que se reportan hasta ahora.
Situación actual de las vacunas
Como ya se ha descrito en entregas anteriores (http://www.acmor.org/articulo/la-carrera-hacia-la-vacuna-contra-covid-19-primera-parte; http://www.acmor.org/articulo/la-carrera-hacia-la-vacuna-contra-covid-19-segunda-parte) las vacunas son tratamientos que entrenan a nuestro sistema inmune, de manera segura y efectiva, contra enfermedades cuyos síntomas pueden llegar a ser mortales o para los cuales no hay medicamentos que puedan detener o eliminar la enfermedad. Al vacunar a un gran porcentaje de la población, no solo están protegidos aquellos que fueron vacunados, sino también aquellos que no se vacunan ya que se logra una inmunidad grupal o de rebaño (Figura 1). Esta inmunidad de grupo es el resultado de cortar la transmisión del virus ya que, al existir varias personas vacunadas de manera efectiva, la enfermedad deja de propagarse (http://www.acmor.org/articulo/covid-19-los-caminos-de-la-pandemia).

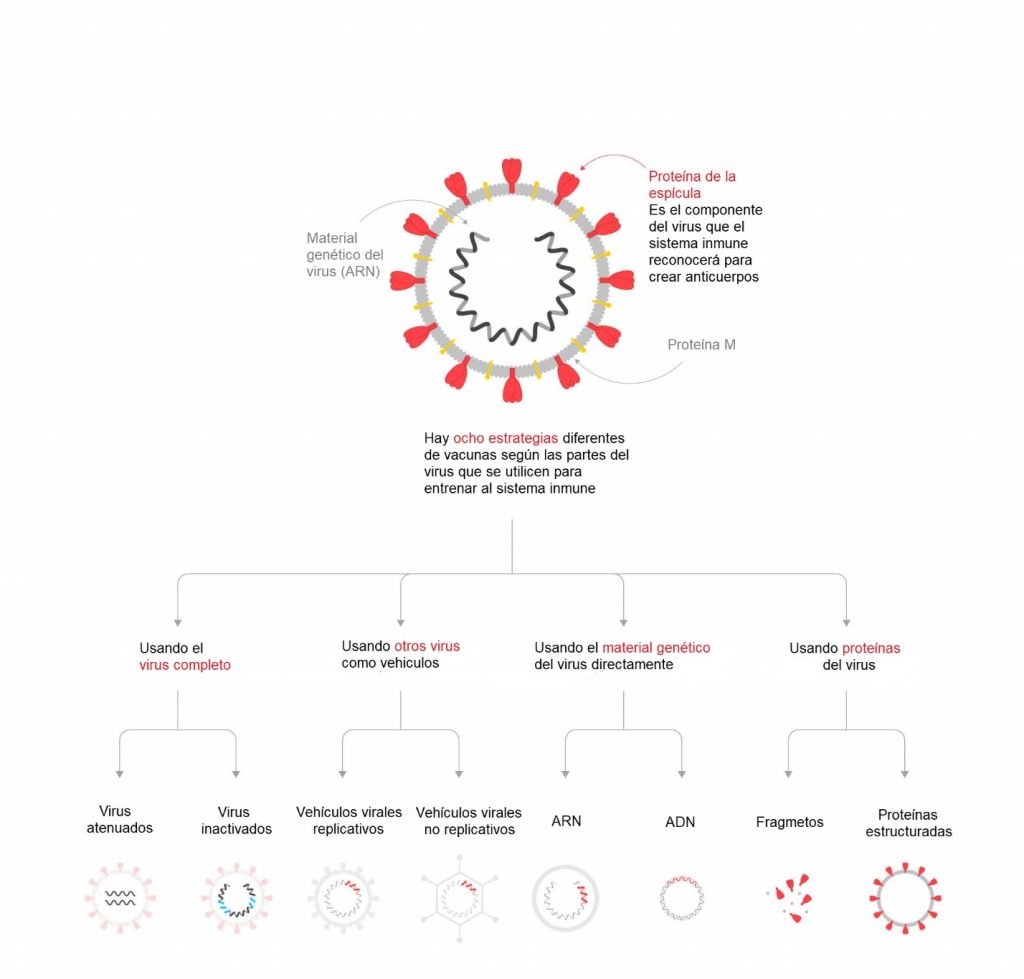
Los mecanismos de acción de las vacunas contra SARS-CoV-2 son variados y en una entrega anterior, se describieron a mayor detalle, pero podemos ver un resumen gráfico en la Figura 2. Hay que recordar que gracias a que se pudo obtener de manera rápida la información genética del virus, ha sido posible realizar el diseño para las diferentes vacunas que existen.
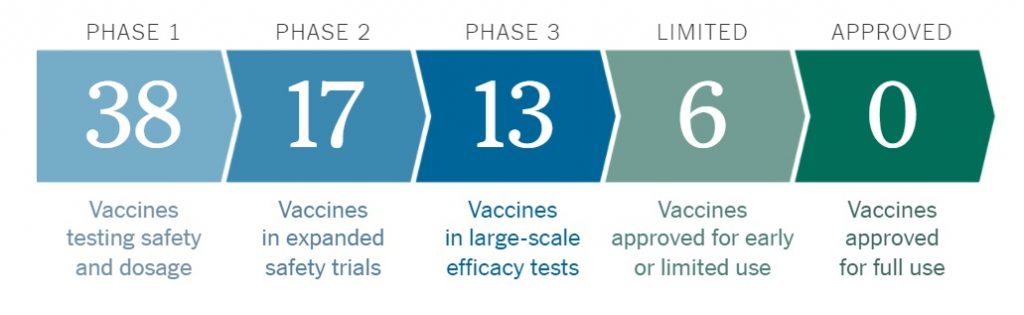
Actualmente se cuenta con 38 vacunas en pruebas de fase 1, 17 en fase 2 y 13 en fase 3 (Figura 3). Aunque existen 6 vacunas que se están utilizando de manera anticipada en países como China, Rusia y los Emiratos Árabes, oficialmente dichas vacunas aún no son liberadas para su uso masivo en la población y existen riesgos que se evalúan en la fase 3. En particular, existen 3 vacunas que han hecho públicos los resultados preliminares que han obtenido para la fase 3, donde principalmente se prueba la efectividad de la vacuna. Si bien los resultados son prometedores, aun queda un largo camino por recorrer para tener certidumbre de la verdadera efectividad.
¿Cómo se mide la efectividad de la vacuna?
La fase clínica 3 se enfoca en verificar la efectividad de la vacuna en grandes grupos de personas donde a diferencia de las otras fases, se incluyen individuos en un amplio rango de edad y que pueden presentar enfermedades crónicas que pudieran afectar la efectividad de la vacuna. La idea es que los candidatos a vacunas presenten en esta fase de prueba, al menos un 50% de efectividad en los diferentes grupos de estudio. Sin entrar mucho en detalle, en esta fase se evalúa la efectividad administrando la vacuna a un grupo determinado, cuyos resultados se comparan con otro grupo con características similares pero que se les inyecta un placebo. El placebo puede ser simplemente agua o bien, todos los elementos de la vacuna exceptuando los componentes del virus SARS-CoV-2. También puede ser otra vacuna que no tiene que ver con el virus. De esta manera, se comparan los resultados del grupo experimental y el grupo control (placebo), donde a los participantes se les pide que continúen con su vida normal y advirtiéndoles que pudieron haber recibido la vacuna o el placebo. A este tipo de estudio se le llama “doble ciego” ya que ni las personas que reciben el tratamiento, ni los que lo administran, saben directamente quien recibe la vacuna y quien el placebo. De esta manera se evitan sesgos que pudieran afectar los resultados del estudio. A las personas se les hace un monitoreo constante, donde se registran los casos donde se presentaron infecciones por SARS-CoV-2 y la idea es que se presenten muy pocos casos de infecciones en el grupo que recibió la vacuna, mientras que en el grupo que recibió el placebo, se observen el mayor número de casos de COVID-19. Por lo tanto, si en un grupo de 100 personas que fue tratado con el candidato a vacuna se enferman 5, se puede hablar de una efectividad del 95% (95 sanos de 100 personas). Esta efectividad se confirma con el grupo placebo donde se esperaría que cerca de 95 personas de 100 se enfermaran dado que no recibieron la vacuna. A continuación, se describen los avances para 3 vacunas en particular, de las cuales ya se ha hablado en entregas anteriores, pero recientemente han reportado resultados preliminares para evaluar su efectividad.
Vacunas basadas en ARN (Pfizer y Modera)
Como se puede observar en la Figura 1, una de las estrategias para crear una vacuna es tomar un fragmento de la información genética del virus SARS-CoV-2 y sintetizar una molécula de ARN (Ácido Ribonucleico) que contenga las instrucciones para alguna proteína clave que el sistema inmune pueda reconocer y así formar anticuerpos que puedan neutralizar el virus. Una proteína clave es la llamada proteína espiga o espícula (spike protein en inglés) que utiliza el virus como “llave” para entrar en las células y que interacciona con el receptor tipo 2 para Angiotensina (ACE2 por sus siglas en e inglés). Por lo tanto, si esta proteína es bloqueada por los anticuerpos, el virus ya no podrá infectar a las células. A pesar de que hay evidencias científicas que prueban que esta estrategia es efectiva, no hay antecedentes de alguna vacuna que haya empleado este método. Explicando de manera breve el funcionamiento de estas vacunas, se trata de inyectar una molécula de ARN que, de manera general, es la manera en que los seres vivos acceden a la información genética contenida en el ADN y que puede ser interpretada para sintetizar una proteína. En el caso de la vacuna de ARN, se toma un fragmento de ARN que corresponde solo a la información de la proteína de la espiga. Esta información se inyecta en el músculo y los miocitos (células que forman el tejido muscular), serán los encargados de interpretar la información necesaria para sintetizar dicha proteína del virus. Por lo tanto, no hay manera de formar partículas virales que pudieran infectarnos o infectar a otros, ya que no existe ninguna otra información para sintetizar el resto de los elementos que formarían las partículas virales. Con esto se garantiza la seguridad de la vacuna. Obviamente, en la fase 3 evalúa si la vacuna esta funcionando de manera correcta y que tan eficiente es para entrenar al sistema inmune dado que tampoco esta recibiendo todos los componentes del virus.
Por un lado, la empresa norteamericana multinacional Pfizer, en alianza con la empresa alemana BioNTechSE, tienen el candidato a vacuna llamadao BNT162b2 y que está basada en ARN. Recientemente se ha demostrado que tiene una eficacia mayor al 90%. Por otro lado, la empresa norteamericana Moderna, en alianza con el Instituto Nacional de Salud (NIH por sus siglas en inglés) de E.E.U.U. lanzaron el candidato a vacuna mRNA-1273 y que también presenta una efectividad mayor al 90% en los estudios preliminares dentro de la fase 3. En ambos casos, a pesar de que los resultados son muy alentadores, se debe recordar que son resultados preliminares y aunque la seguridad de la vacuna y los posibles efectos secundarios que pueda tener se han evaluado en la fase 2, es importante recordar que, al tener pruebas en un número mayor de personas con edades, condiciones de salud y fondos genéticos diferentes, es posible encontrar casos donde la vacuna no solo no es efectiva, sino que tiene algún efecto adverso.
Independientemente de los problemas directamente relacionados a la efectividad y seguridad de las vacunas basadas en ARN, existen otras limitantes que deben ser consideradas y que van más allá de la ciencia y la medicina. Uno de estos problemas es la logística para la distribución de estas vacunas, ya que, debido a la naturaleza de la misma, se requiere de un almacenamiento en ultracongelación. La vacuna de Pfizer requiere de temperaturas de -70°C para conservarse, mientras que la de Moderna solo requiere de -20°C. En ambos casos, el reto es bastante grande, ya que no existen medios convencionales para mantener la cadena de frio a dichas temperaturas, sobre todo en trayectos entre continentes. La vacuna de Pfizer solo puede ser conservada por 15 días en ultracongelación, mientras que la de Moderna puede durar meses e incluso algunos días a temperaturas de refrigeración (entre 2 y 8°C). Esta diferencia se debe a la cantidad de material genético contenida en cada tipo de vacuna y no a la estabilidad en sí. La vacuna de Moderna tiene una cantidad mayor de ARN por lo que si se degrada, aun hay suficiente para tener efecto a la hora de inmunizar. Sin embargo, una diferencia también importante es el precio, donde la vacuna de Pfizer cuesta alrededor de los 18 dólares americanos, mientras que la de Moderna tiene un precio aproximado de 25 dólares. Si consideramos que para ambos casos se requieren de 2 dosis, hablamos de 36 y 50 dólares respectivamente, lo cual representa un gasto significativo.
La vacuna de AstraZeneca
Como ya se ha explicado en otras entregas y como se puede ver en la Figura 1, esta vacuna tiene una estrategia donde se utiliza un vector viral no replicativo, que contiene la información para la proteína de la espiga del SARS-CoV-2. El candidato a vacuna con el nombre AZD1222 fue una de las primeras posibles vacunas que, en las fases clínicas previas, presentó muy buenos resultados y sobre todo ha mostrado una gran transparencia en los mismos. Incluso, recientemente se detuvieron todos los ensayos relacionados, ya que apareció un caso donde se presentó una sintomatología adversa que podía estar relacionada con la vacuna. Después de un análisis exhaustivo del caso, se determinó que no había relación con la vacuna y se continuaron las pruebas. Actualmente, también se tienen algunos resultados preliminares de la fase 3 y que han generado controversia. En dichas pruebas, se observó que una dosis menor de la vacuna, tenia una eficiencia mayor (mas del 90%) que cuando se daba la dosis completa (60% de efectividad). Este resultado no es malo en sí, pero si ha causado una sorpresa en los científicos que desarrollaron la vacuna. Es contraintuitivo que a una dosis menor se genere una mejor respuesta inmune y por lo tanto una mayor efectividad de la vacuna. Sin embargo, una posible explicación tiene que ver con la respuesta inmune hacia el vector viral que se está usando. Dado que el vehículo es un virus de chimpancé que solo contiene la información para la proteína de la espiga, es muy posible que la respuesta inmune esta divida entre responder contra los elementos del vehículo viral y la proteína del SARS-CoV-2. Dado que es un virus que no se replica, la cantidad de partículas virales que se inyectan en la vacuna, es significativa y esto genera una respuesta inmune que no está relacionada con la protección al SARS-CoV-2. Por lo tanto, una menor dosis pudiera tener un mejor efecto ya que el sistema inmune puede enfocarse más en las proteínas del virus que se producirán en el organismo una vez que el vehículo viral hizo su trabajo, y no en las partículas del virus de chimpancé que se inyectan al administrar la vacuna. Hay que recordar que aunque un agente extraño no nos haga daño, no significa que no despierte una respuesta inmune, solo que es difícil controlar y anticipar cómo se dará dicha respuesta.
Algunas ventajas que tiene la vacuna de AstraZeneca, es que es una estrategia que ha sido probada ya para otras vacunas y se tiene una mejor idea del funcionamiento y posibles problemas relacionados. Otra ventaja es que su almacenamiento no requiere de ultracongelación y se puede conservar por tiempos más largos ya sea refrigerada o congelada sin afectar su efectividad, lo cual facilitaría su transporte y la logística de distribución mundial. Por último, el costo es un factor a considerar ya que el precio estimado para cada dosis es cercano a los 3 dólares y aunque se requieren 2 dosis, esto no representa un gasto tan grande como con las otras vacunas. No obstante, aún hay que esperar a los resultados finales de la fase 3 para tener una mejor idea de su efectividad.
La disponibilidad de vacunas en México
En el país ya se tienen tratos para recibir millones de dosis de las vacunas mencionadas. Sin embargo, hay que recordar que cualquier vacuna o medicamento tiene que pasar por la Comisión Federal para la Protección contra Riesgos Sanitarios (COFEPRIS) quien es la entidad regulatoria para la autorización en cuestión. En el caso de la vacuna de Pfizer, se espera que este disponible entre diciembre y enero del 2021, suponiendo que no surge ningún contratiempo ya sea por parte de la empresa o bien, en la parte de regulación y autorización sanitaria. Como ya se mencionó, la limitante estaría en la logística ya que se requiere una cadena de frio de nivel ultracongelación. Una fecha clave para esta vacuna es el 10 de diciembre, cuando se darán a conocer los resultados por parte de la Federal Drug Administration (FDA) en E.E.U.U. donde posiblemente se marque la pauta para la aprobación en nuestro país. En caso de no existir complicaciones, se esperan alrededor de 17 millones de dosis para vacunar en una primera instancia a los grupos de riesgo. En el caso de la vacuna de Moderna no se tiene una fecha, pero se ha manifestado que al formar parte del portafolio COVAX, una iniciativa de la Organización Mundial de la Salud (OMS), su llegada a México está garantizada ya que nuestro país forma parte de dicha iniciativa que busca garantizar un acceso justo y equitativo a las vacunas contra el COVID-19 para todos los países del mundo. En el caso de la vacuna de AstraZeneca, se tiene un trato en México para entregar más de 70 millones de dosis, donde habrá un involucramiento de la Fundación Carlos Slim y los Laboratorios Liomont. Estos últimos serán los encargados de manejar y distribuir la vacuna. De nuevo hay que recordar que, en el caso de la vacuna de AstraZeneca, existen limitantes para su producción por lo que posiblemente la distribución en nuestro país no se haga sino hasta el mes de agosto del 2021 (Figura 4).
Finalmente, con todos estos acuerdos es posible que, para mediados del 2021, en México se haya logrado la inmunización de casi el 90% de la población. No obstante, habrá que en este tiempo crear conciencia para que la gente tenga la disposición de ser vacunada o bien, que exista una disposición por parte del gobierno, que haga de carácter obligatorio la vacunación contra SARS-CoV-2. Es importante mencionar que la vacunación puede no bastar para controlar la epidemia al inicio y que sean necesarias medidas de confinamiento intermitente para que la estrategia sea efectiva. Por el momento, hay que mantener las medidas de prevención actuales y no relajarlas sobre todo en las fiestas venideras. El confinamiento seguirá siendo lo mas efectivo ya que el virus se mueve con las personas y los contactos entre ellas. También, hay que pensar que se ha hecho un sacrificio muy grande donde la economía se ha visto afectada, pero precisamente se debe tomar conciencia de que se sacrifica la economía y no la vida de la gente.
Esta columna se prepara y edita semana con semana, en conjunto con investigadores morelenses convencidos del valor del conocimiento científico para el desarrollo social y económico de Morelos. Desde la Academia de Ciencias de Morelos externamos nuestra preocupación por el vacío que genera la extinción de la Secretaría de Innovación, Ciencia y Tecnología dentro del ecosistema de innovación estatal que se debilita sin la participación del Gobierno del Estado.
Ligas de interés
https://news.google.com/covid19/map?hl=es-419&mid=%2Fm%2F0b90_r&gl=MX&ceid=MX%3Aes-419
http://www.acmor.org/articulo/la-carrera-hacia-la-vacuna-contra-covid-19-primera-parte
http://www.acmor.org/articulo/la-carrera-hacia-la-vacuna-contra-covid-19-segunda-parte
http://www.acmor.org/articulo/covid19-casi-un-ano-del-inicio-de-la-pandemia-primera-parte
http://www.acmor.org/articulo/covid-19-los-caminos-de-la-pandemia
https://www.nytimes.com/interactive/2020/science/coronavirus-vaccine-tracker.html
https://www.reuters.com/article/us-health-coronavirus-mexico-vaccine-idUSKBN26Y1R9
https://www.reuters.com/article/us-health-coronavirus-mexico-vaccine-idUSKBN26Y1R9
https://www.astrazeneca.com/media-centre/press-releases/2020/azd1222hlr.html
Fuente: Academia de Ciencias de Morelos

