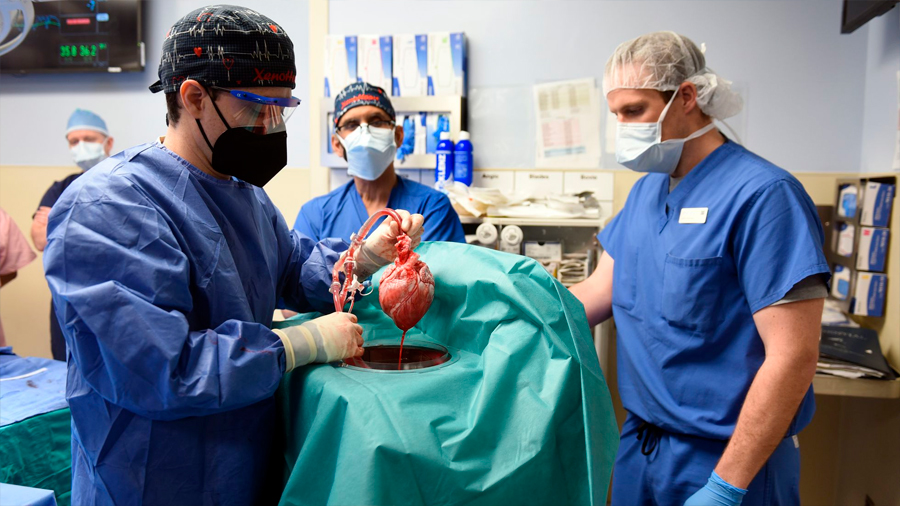
Un equipo de cirujanos de la Universidad de Maryland realiza la pionera operación, de ocho horas de duración, a un paciente de 57 años con una enfermedad cardíaca
Es un hito para la medicina. Cirujanos estadounidenses trasplantaron el pasado viernes el corazón de un cerdo genéticamente modificado en un paciente humano con una enfermedad cardiaca terminal. David Bennett, de 57 años, se había quedado sin opciones para un trasplante ordinario debido a sus condiciones y el Centro Médico de la Universidad de Maryland, en Baltimore, decidió realizar el procedimiento extraordinario por “razones compasivas”. Tres días después de haberse realizado la operación, el receptor se encuentra en buen estado y bajo vigilancia médica. La intervención abre nuevas esperanzas para todos los pacientes que sufren la dramática escasez de órganos humanos disponibles para trasplantes.
Bennett sabía que no había garantía alguna de que la cirugía experimental funcionaría, según declaró su hijo a la agencia Associated Press. “Era morir o hacer este trasplante. Quería vivir. Sabía que había pocas posibilidades pero era mi última opción”, dijo Bennett un día antes de la intervención quirúrgica, según el comunicado difundido por la Universidad de Maryland.
Aunque es muy pronto para saber si el procedimiento logrará prolongar la vida del paciente, sin duda es un avance enorme en la larga búsqueda por poder llegar a trasplantar algún día órganos de origen animal y salvar vidas humanas. Facultativos del Centro Médico de la Universidad de Maryland señalaron que la operación demostró que el corazón de un animal genéticamente modificado puede funcionar en el cuerpo humano sin que se presente un rechazo inmediato.
La operación, que duró ocho horas, fue realizada con éxito el pasado viernes. Según la institución, el trasplante de un corazón de cerdo “era la única opción disponible para el paciente”, ya que varios hospitales habían descartado la posibilidad de hacerle un trasplante convencional.
“Si funciona, entonces habrá un suministro inagotable de estos órganos para pacientes que sufren”, dijo el doctor Muhammad Mohiuddin, director científico del programa de xenotrasplantes (de animales a seres humanos) de la universidad. El problema en este tipo de operaciones es que el cuerpo de los pacientes rechaza rápidamente los órganos animales. Uno de los casos más conocidos se registró en 1984, cuando la bebé conocida como Fae, una niña que agonizaba, sobrevivió 21 días con el corazón de un babuino.
La Agencia de Medicamentos y Alimentos de Estados Unidos (FDA, por sus siglas en inglés) autorizó en vísperas de Año Nuevo la operación de Bennett, quien estaba postrado en cama desde hacía meses y que fue informado de los riesgos de la intervención, al tratarse de una técnica experimental.
“Ha sido una operación revolucionaria y nos acerca un paso más a la solución de la crisis de escasez de órganos. No hay suficientes corazones humanos de donantes disponibles para cumplir con la larga lista de receptores potenciales”, dijo Bartley Griffith, doctor encargado de esta intervención quirúrgica.
Optimismo y cautela
Griffith ha destacado la importancia de la operación, pero también ha mostrado sus reservas: “Estamos procediendo con cautela, pero también nos genera optimismo ver que este tipo de intervención, la primera en el mundo, ofrece una importante nueva opción para los pacientes en el futuro”.
El corazón de cerdo genéticamente modificado de Bennett fue proporcionado por Revivicor, una compañía de medicina regenerativa con sede en Blacksburg, Virginia. En la mañana de la operación, el equipo de trasplante extrajo el corazón del cerdo y lo colocó en un dispositivo especial para preservar su función hasta la intervención, informa Reuters.
Los cerdos han sido durante mucho tiempo una fuente potencial de trasplantes, ya que sus órganos son muy similares a los humanos y su tamaño es parecido al de un humano adulto. Otros órganos de cerdos que se están investigando para utilizarlos en humanos incluyen riñones, hígado y pulmones.
Edición genética
Los intentos anteriores de trasplante de cerdo a humano han fracasado debido a diferencias genéticas que provocaron el rechazo de los órganos o a virus que suponen un riesgo de infección. Los científicos han abordado ese problema editando genes potencialmente dañinos. En el corazón implantado en Bennett, tres genes previamente vinculados al rechazo de órganos fueron “eliminados” del cerdo donante, y se insertaron en el genoma del animal seis genes humanos vinculados a la aceptación inmune. Los investigadores también eliminaron un gen de cerdo para prevenir el crecimiento excesivo del tejido cardiaco del animal. Además de los cambios genéticos en el corazón del cerdo, Bennett recibió un medicamento experimental contra el rechazo fabricado por Kiniksa Pharmaceuticals, con sede en Lexington, Massachusetts.
Alrededor de 110.000 estadounidenses esperan actualmente un trasplante de órganos, y más de 6.000 pacientes mueren cada año antes de recibir uno, según datos oficiales citados por la universidad.
Un hospital de Nueva York consiguió en octubre pasado trasplantar temporalmente el riñón de un cerdo genéticamente modificado a un cuerpo humano. El riñón funcionó correctamente durante 54 horas, según explicaron los investigadores. En la operación, dirigida por el cirujano Robert Montgomery, se implantó el riñón de cerdo en el muslo izquierdo de la mujer, para tener el órgano a la vista y poder monitorizarlo con facilidad. La orina comenzó a brotar en cuanto la sangre humana fluyó por el órgano porcino.
Pero el trasplante realizado ahora en Baltimore ha llevado aquel experimento al siguiente nivel, según el doctor Montgomery, quien encabezó el experimento previo en el Centro Médico Langone de la Universidad de Nueva York. “Este es un avance en verdad notable”, indicó en un comunicado citado por AP el cirujano, quien vive con el corazón de un donante desde hace tres años. “Como receptor de un trasplante de corazón y al padecer de una afección cardiaca genética, estoy entusiasmado por esta noticia y por la esperanza que le da a mi familia y a los otros pacientes, a los que este avance podría con el tiempo salvarles la vida”, valoró.
Reacciones
Las reacciones de la comunidad científica compartieron la celebración por la intervención y sus cautelas. En este sentido, Francis Wells, cirujano cardíaco del hospital británico de Papworth ha afirmado a Science Media Center: “Aunque la función temprana del corazón es vital, es la de mediano y largo plazo lo que más importa. Hasta el momento no hay datos al respecto y esperamos con interés saber cómo progresa este valiente paciente. Tal vez sea demasiado pronto para hacer tal anuncio al mundo”.
Wells ha recordado que hace más de 25 años que se desarrollaron en Cambridge cerdos con capacidad para expresar un antígeno humano en la superficie celular para modular la agresividad del rechazo. También ha recordado que los corazones que se trasplantaron a monos funcionaron con éxito a corto plazo, pero el programa se detuvo.
Un portavoz de los servicios de salud británicos también ha celebrado el potencial de la nueva técnica, pero con las mismas precauciones: “Hemos estado observando este campo particular de investigación durante muchos años. Sin embargo, todavía queda camino por recorrer antes de que los trasplantes de este tipo se conviertan en una realidad cotidiana”.
En la misma línea, la directora de la Organización Nacional de Trasplantes (ONT) Beatriz Domínguez-Gil, ha calificado este martes de “excelente noticia” el trasplante, pero precisó que hay que seguirla “con cautela”. En declaraciones a Servimedia, Domínguez-Gil ha destacado que faltan por conocer “detalles técnicos” y tener literatura científica para poder evaluar todos los pasos. En este sentido, afirma: “Queda mucho camino por recorrer. Necesitamos conocer en profundidad todo lo que se ha hecho en este trasplante, evaluar las terapias que se han utilizado para que pueda ser una realidad porque, aunque en España se realizan unos 5.000 trasplantes al año, no son suficientes. En el mundo se realizan 130.000, pero tampoco son suficientes”.
Fuente: elpais.com